Das H1N1-Virus
Es gibt verschiedene Typen von Influenza A-Viren, die anhand ihrer molekularen Oberflächenstrukturen (Antigene) unterschieden werden. Die wichtigsten Antigene sind die Moleküle Hämagglutinin (=H) und Neuraminidase (=N). Das die Schweinegrippe auslösende Virus gehört zum Subtyp H1N1. Dieser Subtyp kommt bei Enten, Menschen und Schweinen vor, kann aber auch zahlreiche andere Säugetierarten sowie Truthähne infizieren. Von diesem Subtyp des Influenza-Virus gibt es wiederum verschiedene Varianten.Vermehrung von Viren
Viren sind Parasiten in Zellen von Lebewesen. Sie selbst sind gar keine Zellen, sondern lediglich Partikel, die nur aus einer Protein-Hülle und ihrem Erbgut (DNA oder RNA) bestehen. Dieses Erbgut enthält das Programm zu ihrer Vermehrung und Ausbreitung. Die Viren besitzen keinen eigenen Stoffwechsel und können sich nicht selbstständig vermehren, sondern benötigen dazu eine Wirtszelle.Ist ein Virus in die Wirtszelle eingedrungen, verändert es das genetische Programm der Zelle in der Weise, dass die Wirtszelle nur noch Kopien des Virus erzeugt. Bis zu 100.000 neue Viren können so in einer Wirtszelle entstehen, bevor diese abstirbt und die Viren freisetzt, welche dann sofort andere Zellen des Wirtsorganismus infizieren und dort ebenfalls die Produktion neuer Viren starten. So erklärt sich die Schnelligkeit, mit der sich in der Regel virale Infektionen im Körper eines betroffenen Wirtsorganismus ausbreiten.

Schematische Darstellung Replikation von Viren
Viren schleusen ihre Erbinformation in Körperzellen eines Wirtsorganismus ein. Dort bringen sie die Wirtszelle dazu, neue Viren zu produzieren und schließlich freizusetzen.
Weiterentwicklung durch Antigendrift und Antigenshift
Die Produktion der neuen Viren in der Wirtszelle läuft jedoch nicht immer fehlerfrei ab. Beim Kopieren des Erbguts des Virus können so zufällig Mutationen auftreten, kleine Änderungen in der genetischen Information.Durch diese minimalen Veränderungen der Virus-Erbinformationen kann sich das Antigen, die Oberflächenstruktur eines Virus, verändern. Das Immunsystem des Wirtsorganismus, welches schädliche Viren an ihren Oberflächenmerkmalen erkennt, kann diese veränderten Viren dann nicht mehr richtig erkennen und bekämpfen.
Antigendrift
Diese zufällige Veränderung der Oberfläche durch Mutation, die so genannte Antigendrift, ermöglicht den Viren so eine Weiterentwicklung. Zwar ist es dem Immunsystem des Wirts möglich, einige Veränderungen der Antigene noch mit den vorhandenen Antikörpern zu bekämpfen. Verändert sich die Oberfläche der Viren allerdings so stark, dass die Antikörper, das "Gedächtnis" des Immunsystems, das Virus nicht mehr erkennen können, dann muss sich das Immunsystem völlig neu auf das veränderte Virus einstellen. Da aber auch die Virus-Antigene weiter mutieren, können sich Viren immer wieder der Immunabwehr entziehen.
Schematische Darstellung der Antigendrift
Beim Kopieren des Virus-Erbguts tritt eine zufällige Mutation auf. Das Virus verändert sich dadurch und gewinnt so neue Eigenschaften.
Antigenshift
Neben der zufälligen Mutation haben Viren noch eine zweite Möglichkeit der Weiterentwicklung. Wird eine Wirtszelle von zwei verschiedenen Virentypen gleichzeitig infiziert, die eine ähnliche Struktur der Erbinformation haben, dann können ganze Stücke der Erbinformation ausgetauscht oder neu gemischt werden. Durch diesen Austausch entstehen neue Subtypen mit ganz neuen Eigenschaften und Kombinationen von Oberflächenantigenen, die vom Immunsystem des Körpers nicht erkannt werden (sog. Antigenshift).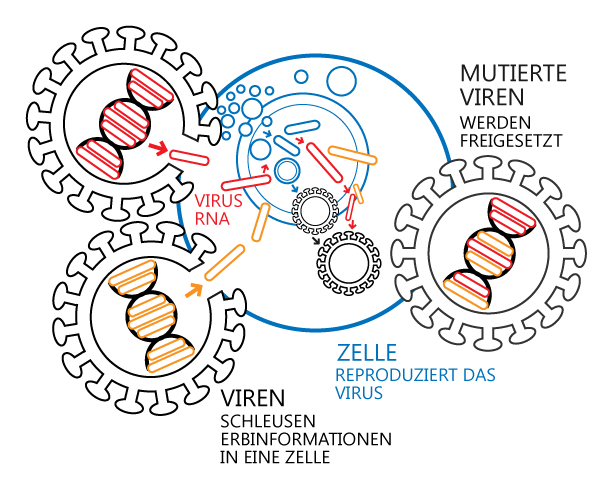
Schematische Darstellung der Antigenshift
Zwei verschiedene Viren befallen gleichzeitig eine Wirtszelle. Es kann zu einem Austausch von Erbinformationen kommen. Das Virus verändert sich dadurch und gewinnt so neue Eigenschaften.
Auch das Szenario der so genannten "tödliche Hochzeit" beruht auf einem Antigenshift. Darunter verstehen Experten die Mischung vom Genmaterial eines leicht durch Tröpfchen-Infektion übertragbaren Virus wie etwa H1N1 mit einem Virus wie etwa dem SARS-Virus, welches schwere Krankheitsverläufe hervorruft. Das Produkt dieser "Hochzeit" wäre ein für den Menschen hochgefährliches und leicht von Mensch zu Mensch übertragbares Virus.
Strategien der Viren
Da Viren auf die Wirtsorganismen angewiesen sind, um sich zu vermehren, ist eigentlich eine starke Schädigung des Wirts durch die Krankheitsfolgen für das Virus selbst von Nachteil. Viren passen sich daher normalerweise im Laufe der Evolution an einen oder mehrere Reservoir- oder Hauptwirte an, um die schädlichen Auswirkungen der Infektion zu vermindern und den Wirtsorganismus so länger zur Vermehrung nutzen zu können.Wie ein Virus aber letztlich mit seinem Wirt verfährt, hängt wesentlich davon ab, wie schnell das Immunsystem des Wirts eine wirksame Abwehr gegen das Virus aufbauen kann. An den Menschen angepasste Viren ziehen ihren Wirt in der Regel durch die Vireninfektion nicht stark in Mitleidenschaft. Entwickelt der Wirt deswegen nicht sofort wirksame Antikörper gegen das Virus, kann das Virus den Wirt viel länger für seine eigene Vermehrung benutzen (so genannte "Infect-and-persist-Strategie"). Im für das Virus günstigsten Fall treten beim infizierten Wirtsorganismus keine oder nur geringe Krankheitsfolgen auf, während das Virus den Wirt während dieser Erkrankungszeit für seine eigene Vermehrung nutzen kann. In einigen Fällen (z.B. Herpes) wird das Virus vom Wirt nicht vollständig eliminiert, sondern verbleibt im Körper, „versteckt“ sich vor dem Immunsystem, und kehrt periodisch in neuen Krankheitsschüben wieder.
Steht der Wirt dagegen nur für eine sehr kurze Zeit zur Verfügung, weil das Immunsystem des Wirts die Viren schnell zerstört, oder weil die Auswirkungen der Vireninfektion den Wirt schnell töten, kommt es in der Regel zu einer mehr oder minder schwer verlaufenden akuten Erkrankung des Wirts. Das Virus vermehrt sich sehr stark, und die neuen Viren werden vom Wirt schnell ausgeschieden, um andere Wirte zu befallen (so genannte "Hit-and-run-Strategie", etwa bei Hämorrhagischen Fiebern wie Marburg und Ebola, aber auch bei der saisonalen Influenza (Virusgrippe)). Kann das Immunsystem des Wirts das Virus eliminieren, bleibt der Wirt meist dauerhaft gegen Neuinfektionen desselben Virus immun. Diese Hit-and-run-Strategie findet man häufig bei Viren, die nicht an den Menschen als eigentlichen Hauptwirt angepasst sind.
Der Erreger H1N1
Erste Forschungsergebnisse deuten darauf hin, dass es sich bei dem Erreger um eine genetische Neukombination aus zwei Viruslinien der Schweineinfluenza handelt (Antigenshift), die in Schweinen als Hauptwirt entstanden und dann auf den Menschen übergegangen war. Einige der Gensegmente des H1N1 Virus stammen zudem aus Influenza-Viren, die ursprünglich Vögel befielen. Verschiedene Umstände lassen zudem darauf schließen, dass das Ereignis des Übergangs des Virus vom Schwein auf den Menschen nicht lange zurück liegt. Das Virus ist daher für den Menschen neu und nicht an den Menschen als Wirt angepasst, was vermuten lässt, dass Infektionen wahrscheinlich nach dem Hit-and-run-Schema mit schweren, für den Menschen als Wirt schweren Symptomen verlaufen werden.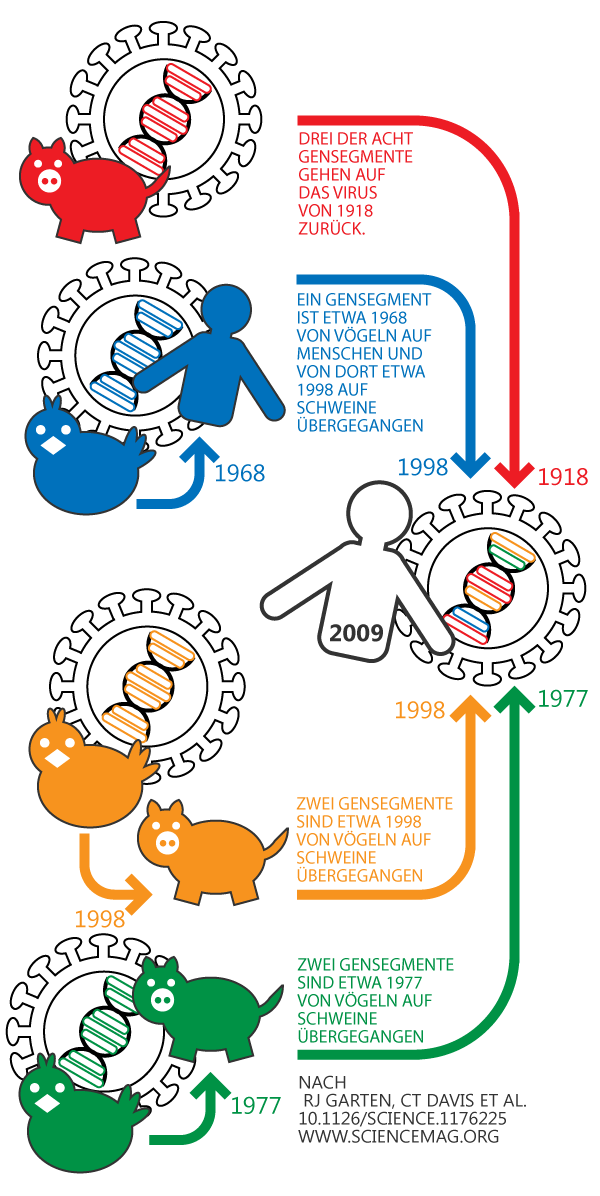
Schematische Darstellung der Entstehung des H1N1 Virus
Beim neuen H1N1-Virus handelt es sich um eine so genannte Vierfachkombination. Das Virus vereinigt in sich eine Kombination von Erbgut aus vier verschiedenen Entstehungslinien.
